Fuente: https://elperuano.pe/noticia/114593-de-alta-precision
Un equipo de especialistas del INMP practica una de las cirugías más complejas que existen: operar a un bebé en el vientre de su madre para corregir problemas congénitos.
Mielomeningocele es el nombre científico de la espina bífida, una enfermedad que se produce cuando una parte del arco posterior que protege la médula espinal no se cierra completamente.
Cuando los médicos detectan esta enfermedad en un feto, intervienen tempranamente en esta zona para corregir el defecto. Buscan que el bebé regenere sus tejidos con mayor facilidad dentro del vientre de la madre durante los meses que aún le quedan de gestación, y así mitigar las consecuencias adversas.
Hace dos años, Liz Arana llegó al Instituto Nacional Materno-Perinatal (INMP), la otrora Maternidad de Lima, para los controles prenatales de rutina.
Estaba emocionada porque ese día le tocaba la ecografía que le permitiría conocer el sexo de su bebé. Pero la preocupación del médico al observar en la pantalla la silueta del feto que ella llevaba en el vientre y la llegada de otros dos galenos para ver las imágenes trajeron malas noticias: los doctores le dijeron que la bebé tenía mielomeningocele.
Si Liz quería mejorar las probabilidades de una vida sin limitaciones físicas para su hija, necesitaban operar la médula ósea de su bebé dentro de su vientre y no esperar a que dé a luz. Estaban a tiempo, sobre la semana veinte de gestación, a la mitad del desarrollo del feto en su vientre.
Secuelas severas
Walter Ventura, doctor especialista en cirugía materno-fetal del INMP, quien lidera el único equipo médico en el Perú que realiza este tipo de cirugías, explica que las secuelas más severas si el bebé no es operado son la hidrocefalia, la dificultad para controlar la orina, heces, y que no pueda caminar. “Cuando realizamos la cirugía y es exitosa, la probabilidad de hidrocefalia es mucho menor y la probabilidad de que el bebé camine es mucho mayor”, dice.
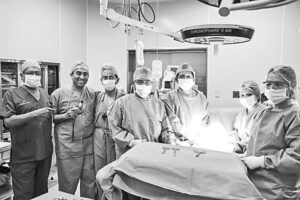
Tanto Ventura como el neurocirujano pediatra Marco Mejía y otros médicos del INMP adquirieron el ejercicio de sus especialidades trabajando en hospitales de Estados Unidos, como el Texas Children’s Hospital, donde Ventura trabajo cuatro años.
Labor multidisciplinaria
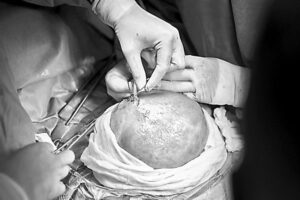
En el quirófano adonde llegaron madre e hija trabajó un equipo multidisciplinario de 15 especialistas: un cirujano fetal y su asistente; un médico materno-fetal; un neurocirujano y su asistente; tres anestesiólogos; dos enfermeras instrumentistas y una circulante; un ingeniero biomédico; dos técnicos en enfermería y un médico residente que opera el ecógrafo. Los anestesiólogos colocaron en el torso y la frente de la madre pequeños electrodos para monitorear su respiración, frecuencia cardiaca y actividad cerebral. Luego, se indujo al sueño profundo a la mamá y al feto. El cirujano Walter Ventura y su asistente realizaron después un proceso similar a una cesárea: con un bisturí hicieron un minucioso corte que penetró la piel, la grasa y los músculos, hasta llegar a la cavidad abdominal. Aquí encontró el útero, que es una bolsa hermética que protege al feto.
La operación consiste en exteriorizar el útero para hacerle un corte y visualizar la membrana amniótica (la última capa que envuelve al feto).
A su vez, un especialista lee el monitor del ecógrafo y proporciona información inmediata del estado del pequeño. Una vez que el defecto del feto logra ser ubicado con exactitud en la incisión del útero, los cirujanos materno-fetales cedieron la posta al neurocirujano Marco Mejía, el único calificado en el país para realizar la microcirugía.
Cerrada la piel de la pequeña, los neurocirujanos terminan su labor y retoman el trabajo los cirujanos materno-fetales. Ellos reponen con suero el líquido amniótico que se extrajo y proceden al cierre del útero, lo devuelven a la cavidad abdominal y cierran el abdomen de la paciente con una fina aguja e hilo. Este último proceso tomó alrededor de 40 minutos.
Luego, la madre fue llevada a cuidados intensivos para ser monitoreada por 24 horas; después, la trasladaron al área de hospitalización, donde permaneció cuatro días antes de ir a casa.
Final feliz
El 31 de enero, Luciana, la hija de Liz, cumplió dos años. “A los siete meses logró sentarse; se ha parado solita desde el año, agarrándose. Prácticamente, ha caminado desde un año cuatro meses, pero aún le falta un poco de equilibrio”, cuenta feliz la mamá.
Una de las secuelas de la espina bífida es la displasia de cadera. La pequeña Luciana fue evaluada por un traumatólogo en octubre y no manifiesta problemas.
Tampoco la niña desarrolló hidrocefalia y actualmente pronuncia algunos nombres. Todo ello representa el triunfo para los médicos del INMP.